- Heti Ajánlat
- Természet
- Történelem
- Kultúra
- Nyelvtudomány
- Életmód
- Technika
- Tudósok
- Közélet
- Diákoldal
- Olvasóink küldték
- Tanítástan
- Pszichológia
e-Learning
- Tudta-e?
- hogy az USA-ban az 50 tagállamból 35-ben a törvény kötelező AIDS-szűrést tartalmaz, sőt New Yorkban 1997-től már az újszülötteket is kötelezően vizsgálják?
167. szám - 2018. augusztus
A fekélybetegségA világon minden tizedik ember - élete valamely időszakában - gyomor- vagy nyombélfekélyben szenved
|
9
|
|
|
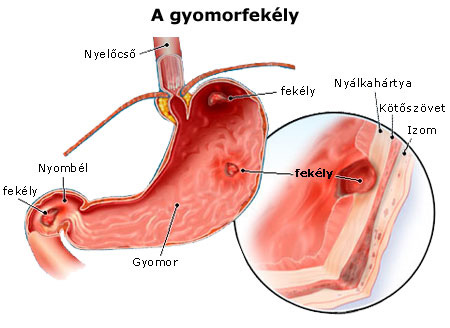
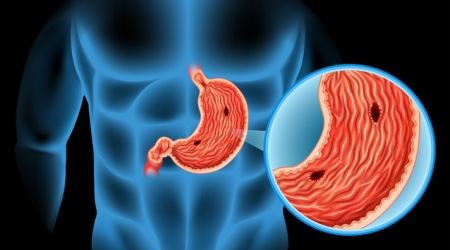
Régebben az orvostudomány a fekélybetegséget elsősorban a fokozott sósavtermeléssel, hormonok hatásával, vegetatív-idegrendszeri eredettel, a krónikus stresszel hozta összefüggésbe. Az utóbbi 20 év tudományos felismerései, elsősorban a Helicobacter pylori nevű baktérium felfedezése viszont mind a fekélykialakulás okainak megítélésében, mind annak kezelési sémájában gyökeres változást hoztak. Vagyis napjainkban a korábban pszichoszomatikus eredetűnek tartott kórképből lényegében fertőző betegség lett, mely az esetek többségében gyógyszeres kezeléssel szerencsére végleg gyógyíthatóvá vált. Agresszív és a defenzív tényezők egyensúlyának felbomlása Orvosi értelemben fekélynek nevezzük a tápcsatorna nyálkahártyájának körülírt hiányát, amely átlépi a nyálkahártyát redőző simaizomréteget, de esetenként a tápcsatorna falának összes rétegén is áthatolhat. A gyomor- és nyombélfekély kialakulásában és fenntartásában még ma is tartja magát az a régóta fennálló elmélet, mely szerint az „agresszív” (károsító) és a „defenzív” (védekező) tényezők egyensúlyának felbomlása lenne a legfontosabb kóroki tényező. Eszerint amennyiben az agresszív tényezők erősödnek, vagy a védekező mechanizmusok gyengülnek, a fekély kialakulásának esélye növekszik. De lássuk mik is azok a védekező faktorok! A gyomorszáj alatt, a gyomor felső részén helyezkednek el azok a felhámsejtek, melyek a nyák termelődéséért felelősek, amely az egyik legfontosabb védekező tényező, mely megóvja a gyomrot a gyomorsav (sósav) és a pepszin (a gyomorban termelt fehérjebontó emésztőenzim) károsító hatásától. A gyomor gyulladásos betegségeiben a nyáktermelődés fokozódik. A gyomor középső részén, az ún. gyomortest területén találhatóak a fedő (parietalis) sejtek, amelyek a savelválasztásban a hidrogénion kibocsátásával játszanak főszerepet, valamint a fősejtek, amelyek a gyomor legjelentősebb emésztőenzime, a pepszin előállításában vesznek részt. Bár a sósavnak önmagában is van emésztő hatása, de a legfontosabb szerepe az, hogy az emésztésben a pepszin működéséhez szükséges savanyú vegyhatású környezetet biztosítsa. Emellett fontos feladata még a táplálékkal bekerült baktériumok elpusztítása is. A gyomor alsó területét antrumcsatornának nevezzük (az antrum görög szó: barlangot, üreget jelent), itt találhatóak az ún. G-sejtek, melyek a gyomorsav-elválasztást serkentő hormont, a gasztrint termelik. Az antrumcsatorna és a nyombél között a pylorus (gyomorcsukló, gyomorzár) helyezkedik el, ennek megnyílásakor jut át a táplálékból képződött gyomortartalom a nyombélbe (patkóbél, duodenum). A gyomorfekély leggyakrabban a kisgörbület mentén, az antrumban alakul ki, de nem ritka a pylorus fekélye sem. A nyombél első, gyomor után közvetlenül következő hagyma alakú részét bulbusnak (görög szó: hagymát jelent) nevezzük, itt fordul elő leggyakrabban a nyombélfekély. Peptikus fekély kialakulhat még a nyelőcsőben és a vékonybél egyéb területein is. Már az ókorban is ismerték A fekélybetegség valószínűleg egyidős az emberrel. Az első hiteles írásos emlékek időszámításunk szerint 30-ból valók. A római Celsus egy hatalmas enciklopédiában Artes (Mesterségek) címmel leírta mindazt, amit akkoriban tudtak a filozófiáról, a retorikáról, a jogról, a hadászatról, a földművelésről és az orvoslásról, többek között a gyomorfekély tüneteiről. A 2. században Rómában tevékenykedő görög orvostól, Galénosztól származnak az első feljegyzések a vérhányásról, mely a szövődményes fekélybetegség egyik súlyos tünete. Az csak a 19. században vált ismertté, hogy az emberi gyomornedv sósavat tartalmaz. A máig is használatos, modern, csonkolásos gyomorműtét módszerét a bécsi Billroth nevű sebész vezette be, még a távoli 1881-ben. Mérföldkőnek számított a fekélybetegség gyógyításában a hisztamin-2 receptor-blokkoló gyógyszerek 1972-ben történt felfedezése. E gyógyszerek közé tartozik a Szerbiában szinte már népi gyógyszernek számító Ranisan (Ranitidin) is. A nyolcvanas évek közepén a kezelésben a H2-receptor-blokkolóknál is hatékonyabb, alkalmazása alatt a savtermelést teljesen gátló, úgynevezett protonpumpa-gátló gyógyszerek bevezetése a fekély gyógyulási idejét tovább rövidítette (nyombélfekély esetén akár 2 hétre!). Ilyen gyógyszer pl. az Omeprol, vagy a jóval modernebb Lanzul, Controloc és Nexium. A múlt évszázad egyik fontos orvosi felfedezésének tekinthető az 1983-ban ausztrál orvosok, Marshall és Warren által felfedezett Campylobacter pyloridis (mai hivatalos elnevezése a már többször említett Helicobacter pylori) nevű baktérium azonosítása.
Mennyire gyakori? A népesség mintegy 10%-a élete során legalább egy alkalommal találkozik a fekélybetegség valamely formájával. Kelet-Európában a nyombélfekély kb. 10-szer olyan gyakori, mint a gyomorfekély. A férfiak és a nők aránya a nyombélfekély esetén 4:1, míg a gyomorfekélyben megbetegedetteknél ez a mutató 2:1. Az utóbbi években viszont a nők megbetegedési aránya növekszik. A fekélybetegség minden életkorban előfordul, azonban 20 éves kor alatt igencsak ritka; 20 és 50 év között a leggyakoribb; 50 éves kor felett újabban, az ún. „nem szteroid gyulladásgátló gyógyszerek” (mozgásszervi megbetegedésekben fájdalomcsökkentő és ízületi gyulladást csökkentő gyógyszerek) egyre kiterjedtebb alkalmazása miatt az időskori fekélyek száma is növekszik. A stressz kóroktani szerepe ma sem elhanyagolható Habár a pszichoszomatikus elmélet globálisan nézve megdőlt, azonban a stressz kóroktani szerepe ma sem elhanyagolható. Még a mai modern orvosi terminológia is alkalmazza pl. a „stresszfekély” szakkifejezést. Igazolt öröklődési összefüggéseket eddig nem sikerült kimutatni, de tény, hogy gyomorfekélyesek családjában gyakrabban fordul elő fekélybetegség, mint az átlagnépességben, a „0” vércsoportú egyénekben a fekélybetegség előfordulási tendenciája a többszöröse az egyéb vércsoportúakhoz képest. A környezeti tényezők szerepét sem szabad kihagyni. Itt első helyen a dohányzást kell megemlíteni, ugyanis a dohányzóknál a fekély gyakorisága kétszer akkora, mint a nikotinmentes életet élőknél. A dohányzás fokozza a savtermelést illetve lassítja a fekélyek gyógyulási idejét. Az alkohol, a kávéban jelen lévő koffein és csersav, az erősen fűszerezett, forró és füstölt ételek szerepe a fekély kialakulásában szintén bizonyítást nyert. A nyombélfekély 84-92%-ában mutatható ki a Helicobacter pylori szerepe A fekélybetegség leggyakoribb oka a Helicobacter pylori-fertőzés. A nyombélfekély 84-92%-ában, míg a gyomorfekély 63-76%-ában mutatható ki a kórokozó jelenléte. Ez a baktérium a gyomorban mind az agresszív, mind a védekező tényezőket befolyásolja. A kórokozó mozgékonysága, az általa termelt enzimek és a gyomornyálkahártya felhámsejtjeihez való tapadási képessége teszi lehetővé a szervezetben való megtelepedését és elszaporodását. A kórokozó többek között termel egy ureáz nevű enzimet is, amely a gyomor belső falán tapadó nyákon való áthaladást biztosítja. Az ureáz enzim hatására ammónia szabadul fel, mely közvetlenül is károsíthatja a gyomornyálkahártya sejtjeit. Érdekes módon a Helicobacter pylori csak az emberi gyomornyálkahártyán képes szaporodni, inaktív formában azonban az állóvizekben, a földben és egyes állatok szervezetében évekig is életképes maradhat. A fertőzöttség aránya földrajzi helyek szerint változó, de azonos területen belül a különböző szociális és gazdasági körülmények is befolyásolják a fertőzöttséget. A kórokozót leggyakrabban Algéria, Chile, Peru, Nigéria, a Dél-afrikai Köztársaság és Japán területén azonosították, míg a legkisebb fertőzöttséget Malajziában és Ausztráliában regisztrálták.
A fertőzés a szájon át a gyomorba jutó kórokozó által történik A Helicobacter pylori okozta fertőzés terjedés két módja feltételezhető: a székletből vagy a szájon át távozó váladékból történő infekció. Maga a fertőzés csak a szájon át a gyomorba jutó kórokozó által történik. Szerencsére csak a fertőzöttek mintegy 10%-ban alakul ki fekély. A fertőzés forrása lehet: szennyezett víz ivása, közös pohár- és evőeszköz használat, természetes állóvízben való úszás esetén előforduló akaratlan víznyelés, mosatlan, nyers zöldségek fogyasztása, kórokozó-hordozó háziállatokról való átterjedés. A Helicobacter pylori kóroki szerepét a fekélybetegségen kívül más gyomor- és nyombélbetegségekben is felvetik, mint pl. a gyomorrák és különböző emésztési zavarok eseteiben. A panaszok a legtöbbször tavasszal és ősszel jelennek meg A fekélybetegséget diagnosztizálni csupán a panaszok és tünetek alapján nem lehet, mivel sok egyéb gyomor- és bélbetegség jár hasonló tünetekkel. Ilyen például a diszpepszia (emésztési zavar) vagy a nyelőcső refluxbetegsége (savas visszafolyás). A fekélybetegségre jellemző a periodicitás (szabályos időszakokban való ismételt megjelenés), azaz a panaszok a legtöbbször tavasszal és ősszel jelennek meg. A Helicobacter pylori kiirtása után ez szakaszos kiújulás szinte teljesen megszűnik. Régebben, kezelés híján, egy éven belül 80-90%-ban újult ki a fekély; hatásos fenntartó kezelés mellett viszont kb. 40%-os volt a visszaesés. A leggyakoribb tünet, mind a gyomorfekély, mind a nyombélfekély esetében a fájdalom. Rendszerint nyomásérzés vagy görcs is jelentkezhet. A fájdalom helyét a beteg sokszor egy ujjal is meg tudja mutatni a felhas területén. A nyombélfekélyre a köldök felett a bordaív alatt a has középső részének jobb oldalán lévő fájdalom a jellemző, míg a gyomorfekély inkább a has középső részének bal oldalán fáj. Gyakran fordul elő a gyomor vetületében, hátul a gerincbe sugárzó fájdalom is. A fájdalom az étkezéssel összefüggésbe hozható. Gyomorfekély esetén az első fájdalmak a reggeli után 1-2 órával jelentkeznek, míg a nyombélfekélyben szenvedő betegnél a fájdalom éhgyomorra lép fel és étkezés hatására enyhül vagy megszűnik. Főleg fokozott savelválasztású egyéneknél a fájdalom éjszaka jelentkezik, gyomorégéssel együtt. Az éles hasi fájdalom a beteget legtöbbször álmából felébreszti. Ilyenkor a panaszokat csak gyógyszer (savközömbösítő vagy savelválasztást gátló szer) bevétele enyhíti. A nyombél izomzatának összehúzódása különösen kifejezett fájdalommal jár, ezért a nyombélfekélynél általában sokkal hevesebb a fájdalom, mint a gyomorfekélynél. Néha rohamszerű, görcsös fájdalmak jelentkeznek, melyek akár a beteg kórházi felvételét is szükségessé tehetik. A betegek egy része az étkezéseket követő fájdalom jelentkezése miatt nem mer enni! Étvágytalanság a nyombélfekély esetén kb. 35%-ban fordul elő, míg a gyomorfekélybetegek felénél tapasztalható. Máskor az étvágy változatlan, sőt akár fokozott is lehet! A gyomorfekélyben szenvedő betegek egy része az étkezéseket követő fájdalom jelentkezése miatti félelme miatt nem mer enni! A gyomordaganatban szenvedőkre a tartósan fennálló étvágytalanság a jellemző, emellett ételundor (főleg a húsok kerülése), míg a fekélybetegre ez nem mondható el. Az étkezés előtt vagy közvetlenül utána jelentkező gyomorégés leginkább a fekélybetegség mellett párhuzamosan fennálló refluxbetegség következménye. A fekélybetegek mintegy felénél fordul elő e kellemetlen, maró érzés. Sok esetben kávé, erős tea, szénsavas üdítők, alkohol, dohányzás, erős fűszeres ételek, nyers hagyma, paprika, paradicsom, meleg kelt tészták, frissen sütött, még meleg kenyér fogyasztása váltja ki a gyomorégést. A köztudatban savkötőként ismert tej is gyakran okoz gyomorégést. Kimutatták ugyanis, hogy a tej nagy fehérje- és kalciumtartalma miatt lényegesen több gyomorsavat szabadít fel, mint amennyit megköt. Hányás, émelygés, fogyás A hányinger és az émelygés szintén gyakori jelenség: a betegek mintegy kétharmadánál megfigyelhető. Általában már ébredés után, éhgyomorra jelentkezik az egyébként is rosszul alvó betegnél. A hányás ritkábban; csak az esetek mintegy 30-35%-ában fordul elő. Jellemző a savas vagy savanyú gyomorváladék kihányása, ami jután a beteg általában megkönnyebbül, panaszmentessé válik. Nyombélfekélyben 33%-ban, gyomorfekélyben 48%-ban fordul elő fogyás. Az eseteknek csak egy része írható az étvágytalanság rovására, másik részük a nyombélfekélyesek gyorsult gyomorürülésével hozható összefüggésbe. A gyógyulás megindulása után az étvágy általában gyorsan javul, és a negyedik héten már legtöbbször a súlygyarapodás is megindul. A jelentős fogyás, amely a kezelés hatására bekövetkező panaszmentesség ellenére is megmarad, daganat mellett szólhat.
A vérző fekély sajnos egy gyakori szövődmény A mélyebbre terjedő fekély eret elérve és felmarva, vérzést okoz. Ez sajnos eléggé gyakori, 15-20%-ban előforduló szövődmény. A gyomorfekély vérzése legtöbbször vérhányást okoz, míg a nyombélfekély vérzése csak a székletben mutatható ki. A rövid idő alatt jelentkező, nagyfokú vérzés jelentős vérvesztést, heveny vérszegénységet okozhat, mely már általános tünetekkel (szédülés, gyengeség, fáradékonyság, vérnyomásesés, szapora, könnyen elnyomható pulzus) is jár. Ilyenkor minden késlekedés, várakozás végzetes lehet! A vérhányás két fajtáját különböztetjük meg: a régebben kezdődött vérzésnél általában alvadékos vagy fekete, „kávéalj”-szerű hányadék jelentkezik, míg hirtelen, nagy vérzéseknél illetve a gyomor felső részén elhelyezkedő fekély esetében friss piros vér ürül a hányadékkal. Kialakulásban elsősorban szalicilátok, kortikoszteroidok, nem szteroid gyulladásgátlók szedése játszik oki szerepet. Kisebb vérzés feketévé, de nem hasmenésessé teszi a székletet. Egészen minimális vérzés csak laboratóriumi vizsgálattal mutatható ki (Adler-Weber vizsgálat). Természetesen fekete lehet a széklet véres hurka, állati belsőségek fogyasztása után, valamint egyes gyógyszerektől (pl. vaskészítmények vagy bizmuttartalmú gyógyszerek) is. Nagyobb vérzés esetén a széklet hasmenéses jellegű, vöröses-fekete színű, fényes, szurokszerű. Néha csak a szövődmények jelentkezése hívja fel a figyelmet a fekélyre! A fekélybetegség az esetek 7-21%-ában semmilyen panaszt nem okoz, és csak később, súlyos szövődmény képében kerül felfedezésre, mint pl. a gyomor- vagy nyombélfal átfúródása (perforáció) vagy pedig a pylorusban levő fekély következtében jelentős szűkület vagy üregelzáródás jöhet létre. A „néma fekélyek” általában óriásfekélyek formájában, időskorban, főleg gyógyszer okozta szövethiányként fordulnak elő. A szalicilátok és más nem szteroid gyulladásgátló gyógyszerek okozta fekélyek pontosan e szerek fájdalomcsillapító hatása révén maradhatnak észrevétlenek. Azoknál a betegeknél, akiknél hosszú időn át szükséges a fenti gyógyszerkezelés, és régebbi gyomorpanaszuk vagy fekélybetegségük ismert, mindenképpen fekélymegelőző gyógyszeres kezelésre van szükség.
Hogyan állítható fel a diagnózis? Első helyen az ún. felső pánendoszkópiát (a nyelőcső, a gyomor és a nyombél tükrözéses vizsgálata) kell említeni, amit a köztudatban gasztroszkópiának vagy gyomortükrözésnek neveznek. Ilyenkor az elváltozásokból célzott szövettani mintákat is lehet venni, melyek alapján kimutatható a gyulladás foka és az esetleges rosszindulatú elfajulás jelenléte is. A gyógyszeres kezelés befejezése után (általában 8-12 hét múlva) a gyomorfekély gyógyulása kötelezően ellenőrzendő, éppen a rosszindulatú daganatok biztos kizárása miatt. A már részletezett Helicobacter pylori kimutatása nagyon fontos, mivel ez a kezelés módját jelentősen befolyásolja. A gyomor és a nyombél röntgenvizsgálata a gasztroszkópia rutinvizsgálattá válása óta sokat vesztett jelentőségéből. Ezzel a régi módszerrel a gyomorfekélyek 60-90%-ban állapíthatók meg; míg a nyombélfekélyek kontrasztanyag feltöltéssel csak 50%-ban (kettős kontrasztos technikával viszont már 80-90%-ban mutathatók ki). A vizsgálat hátránya, hogy itt szövettani minta nem nyerhető és a Helicobacter pylori jelenlétére sem tud választ adni. A székletvizsgálat kismértékű (mely általában kisebb, mint 20 ml/nap), rejtett (ún. occult) vérzések kimutatására alkalmazható. Mint már említettük, ez aa vizsgálat azonban nemcsak az emberi, hanem az állati eredetű hemoglobint is kimutatja, ezért a vizsgálatot megelőző 3 napban véres húsok, belsőségek (pl. máj, szív, tüdő), véres hurka fogyasztása kerülendő. Hatékonyan kezelhető A savközömbösítők (antacidok) a gyomorban termelt sósavat közömbösítik, és ezzel szinte azonnal megszüntetik a heveny fájdalmakat, fokozzák a nyálkahártya természetes védekező rendszereinek hatását, megkötik az epesavakat, fokozzák a gyomornyálkahártya regenerációját, és a nyákréteg vastagságát. A savközömbösítők elősegítik a fekélygyógyulást, de hatásuk nem éri el még a H2-receptor-blokkolókét, ezért a legtöbbször csak a terápia kiegészítéseként alkalmazzuk őket. Jelenleg stabil, fel nem szívódó, általános hatást nem, csak helyi hatást kifejtő modern antacidokat használunk. Ilyen gyógyszerek, pl. a Gelusil-Lac, a Kompensan, a Rennie és a Rupurut. A már említett savelválasztást gátló gyógyszerek alkalmazása mellett a fekélygyógyulás ideje drámaian csökkent, kis adagban, fenntartó kezelésként alkalmazva a fekélybetegség kiújulásának gyakorisága jelentősen megkisebbedett. A H2-receptor-blokkólók a gyomornyálkahártya fedősejtjeinek sejthártyáján található H2-receptorokhoz kötődve gátolják nemcsak a hisztamin ingerelte savelválasztást, hanem a gasztrin, az inzulin és az étel által kiváltott savtermelést is. A protonpumpa-gátlók a fedősejten belül avatkoznak be a savelválasztásba, a savelválasztás utolsó lépését, a hidrogénion (proton) kibocsátását gátolják. A protonpumpagátlók minden más szernél gyorsabban és hatásosabban csökkentik a fájdalmat, rövidítik a fekélygyógyulás idejét. Antibiotikum-kombinációval együtt a Helicobacter pylori sikeres, 80-90%-os kiirtása érhető el velük. Jelen ismereteink szerint kisadagú, hosszabb időn át történő alkalmazásuk sem ellenjavallt. A védőmechanizmusokat erősítő gyógyszerek a fekély kialakulási helyén, a nyálkahártyasérülések területén hatnak. Ide tartozik a sucralfat (Venter) és a bizmuttartalmú készítmények (pl. Lesux, Bicit, Bismofalk). A bizmut-szubcitrát fekélygyógyulást elősegítő kedvező szerepe valószínűleg Helicobacter pylori-ellenes hatásával is magyarázható. A hatékony fekélyellenes gyógyszerek és a sikeres Helicobacter pylori-ellenes kezelések bevezetése óta a fekélybetegségek sebészi kezelésének jelentősen igencsak háttérbe szorult, jelenleg csak szövődmény fellépése esetében van a műtétnek létjogosultsága. | ||
Kapcsolódó cikkek
- Az érelmeszesedésről
- Gyógyszerallergia
- Vashiányos vérszegénység
- CT-diagnosztika
- Gyógyászati szemléletváltás a kora újkor kezdetén
- A gyógyító sámánok
- Az ultrahang klinikai alkalmazása
- A vénás elégtelenségről
- A hagyományos kínai gyógyászat
- Az onkológiai páciensek aneszteziológiai vonatkozásai
- Az indiai gyógyászat
- Vezetés kánikulában
- Az artériás hipertónia kezelése az elsődleges egészségügyi ellátás szintjén
- A nagy vitamin átverés
- A cukorbetegségről
- Égési sérülések
- Állatok a tudományban
- A Down-szindrómáról
- A pajzsmirigy működési rendellenességeiről
- Regionális anesztézia
- Táplálkozási szokások és rendellenességek
- A tüdőgyulladásról
- Mentsük meg az antibiotikumokat, hogy azok megmenthessenek minket!
- Ajakduzzasztás
- Beteggyár – Monetáris az egészségügy
- A vérszegénységről
- A kolostorok füvészkertjei és ispotályai
- Az alvási rendellenességekről
- A kolostori gyógyítás fegyelem, étkezés és böjt segítségével
- A korai felismerés életet ment
- Alvás kicsit másként
- Az “időutazók” betegségéről
- Rovarcsípés – kullancsok
- Lélegezni és élni...
- Amikor kimerülnek a tartalékok...
- A D-vitamin jelentősége és meghatározása
- Társadalmi vállalkozások egészségügyi szemszögből
- A derékfájdalom és a műtét nélküli gerinc dekompresszió
- Méhnyakrák - figyelemmel megelőzhető
- Pedaniosz Dioszkoridész - a gyógyszerészet úttörője
- Aulus Cornelius Celsus – az orvosok Cicerója
- Szív – megelőzés, betegség és az újraélesztés
- Mozgáshiány - vérrögképződés
- Az Egészségügyi Világszervezet szerepe a koronavírus megfékezésében
- A szűrővizsgálatok fontossága
- Az ülő foglalkozással kapcsolatos nyakfájdalom
- A csontsűrűség feltárja az oszteoporózis első jeleit
- Vigyázat – napsütés!
- A mirigyesek közül sokat elfogattak, mások megszöktek
- Milyen nyomot hagy a korona vírus?
- Mit érdemes tudni a sérvekről?
- A sport hatása egészségünkre
- Alvásfekmérés a Vajdaságban élő magyarok között
- Mire utal a pulzusszám?
- Ételmérgezések, bélfertőzések
- A napszúrás akár életveszélyes is lehet
- Kerpel-Fronius Ödön, „a csecsemők megmentője”
- Tanácsok szívbetegeknek kánikula idejére
- A foglalkoztatás, mint terápia szerepe az ember életében
- A mellkaskimeneti tünetegyüttes
- Örök dilemma – mikor szedjünk antibiotikumot?
- A tejcukor-érzékenység (laktózintolerancia)
- Ideje rendet tenni a tények és tévhitek között!
- A Korányiak - egy igazi orvosdinasztia
- A bölcsességfogakról
- Nyári fertőzések
- Iskoláskorú gyermekek kognitív fejlődésének és fejlesztésének egészségpszichológiai vonatkozásai
- Hiperoxia okozta hatások az agyi artériák működésére
- Egészségnevelési programok vizsgálata
- Az alvás higiénájának és minőségének felmérése az egyetemista populációban
- Tények és tévhitek a kemoterápiáról
- Az orrvérzésről
- A pikkelysömör
- Szénanátha
- Agyi érkatasztrófák
- Tudnivalók a tüdőgyulladásról
- A nyelőcsőbe való savas visszafolyás
- Ne sózzuk el az egészségünket!
- Gyermekkori elhízás
- A rettegett lázgörcs
- A fogfájásról
- A daganatokról
- Az állati eredetű élelmiszerektől való tartózkodás
- A diabétesz szövődményei
- Humán papilloma vírus okozta fertőzések
- Lézersebészet
- A felnőtté válás lépcsőfokait jelző fizikai változások
- Az év praxisa
- Válaszd a tudatos életet
- Zsibbadás – mennyire kell komolyan venni?
- Veszélyes a kevés folyadékfogyasztás
- Nyolcvanmilliárd pár evőpálcika fogy évente Kínában
- A rendszeres, mérsékelt kávéfogyasztók koszorúerei tisztábbak
- A rendszeres alvás a tanulás kulcsa
- A futás egészséges, de a túl sok árthat!
- Társfüggőség
- Álljanak fel!
- Tényleg veszélyes a tetoválás?
- A fülzúgásról
- Nyári testhűsítés megfázás nélkül
- Ásványok gyógyhatása
- Enyhe bőrpírtól az életveszélyes gégevizenyőig
- Visszeresség, vénagyulladás és varixruptúra
- Ájulás, átmeneti eszméletvesztés
- A zöld tea testsúlycsökkentő hatásának feltárása
- Vérnyomásszabályozó gyógynövények
- Éjszakai evés és álmatlanság
- A gerincsérülések veszélyei
- A szédülés - Forog körülöttünk a világ vagy bizonytalan a járásunk?
- Nyaki verőérszűkületek
- Az ételallergia
- Legyek és betegségek
- A dohányzás káros hatásai és a leszokás fontossága
- A csontok betegségei
- Candida fertőzés
- Betegségeket okozó mikroszkopikus gombák
- Olvasóink ajánlata